SEMINOGRAMA
EVALUACIÓN DEL SEMEN. CARACTERÍSTICAS Y ASPECTO
El seminograma, o también denominado espermiograma, es el estudio básico de una muestra de semen. Este análisis nos ayuda a definir el potencial fértil del varón ya que determina las características físico-químicas del semen, así como la concentración y movilidad de los espermatozoides. Este hecho es esencial para que los procesos de reproducción asistida sean más favorables.
El análisis del semen debe comenzar con una simple inspección poco después de la licuefacción, preferentemente a los 30 minutos, pero no más de 1 hora después de la eyaculación, para evitar que la deshidratación o los cambios de temperatura afecten a la calidad del semen.
Para obtener unos resultados fiables, la Organización Mundial de la Salud (OMS) establece que el seminograma debe realizarse tras un periodo de abstinencia sexual de entre 3 y 5 días.
El seminograma se divide en dos estudios: macroscópico y microscópico.
El examen macroscópico incluye la evaluación de los siguientes parámetros:
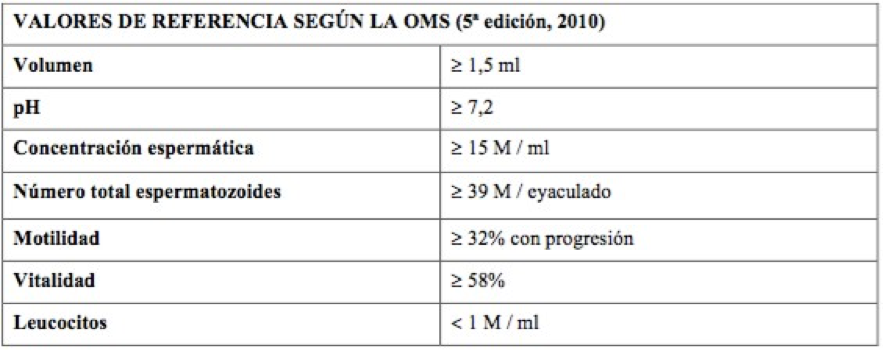
- Volumen: El volumen normal del eyaculado es de 1,5 a 6 ml.
- Licuefacción: El esperma es eyaculado en estado líquido, pero inmediatamente después de la eyaculación el semen se vuelve una masa semisólida coagulada. La licuefacción ocurre en 10-20 minutos a temperatura ambiente. Una muestra se considera normal si es una muestra licuada, homogénea, sin grumos ni coágulos.
- Aspecto: El aspecto del semen se valora según su color, opacidad/transparencia y presencia de cuerpos mucosos o gelatinosos. El semen humano es normalmente un líquido homogéneo opalescente de color blanquecino-amarillento.
- Viscosidad: En una muestra normal se observan gotas pequeñas y bien definidas mientras que en una muestra de consistencia aumentada se formará un filamento mayor de 2 cm.
- pH: el valor del pH en adultos normal debe de ser mayor o igual de 7.2.
El examen microscópico incluye la evaluación de los siguientes parámetros:
- Agregaciones: Las agregaciones son la adherencia de espermatozoides, tanto móviles como inmóviles, a células no espermáticas.
- Aglutinaciones: Las aglutinaciones son espermatozoides móviles adheridos a otros espermatozoides móviles. Una aglutinación severa puede afectar la evaluación de la motilidad y concentración de los espermatozoides.
- Concentración: Se considera normal una muestra que presente una concentración superior a 15M/ml. Si la muestra es inferior a esa concentración, estaríamos ante un caso de oligozoospermia, mientras que si no se encuentran espermatozoides en el eyaculado estaríamos ante una azoospermia.
- Motilidad: Se analiza la capacidad de movimiento de los espermatozoides ofreciendo en primer lugar, dos valores:
- Movilidad total, donde se incluyen todos los espermatozoides que presentan movimiento y que debe de llegar al menos al 40%.
- Movilidad progresiva, donde se incluyen aquellos espermatozoides que se mueven y avanzan de posición, donde el valor mínimo para considerar una muestra normal está en un 32%.
La OMS recomienda clasificar la movilidad en cuatro categorías:
- Movilidad progresiva: Los espermatozoides se mueven activamente, ya sea de forma lineal o en círculo grande, independientemente de la velocidad.
- Movilidad no progresiva: Todos los demás patrones de motilidad con ausencia de progresión.
- Espermatozoides inmóviles: Sin movimiento.
La falta de movilidad o la disminución de sus porcentajes se denomina astenozoospermia.
5. Morfología: Un espermatozoide considerado normal debe cumplir los criterios estrictos de Kruger en cada una de sus partes. Se clasifica como muestra morfológicamente normal aquella que muestra más de un 4% de espermatozoides con forma normal, es decir, sin anormalidades en ninguna de sus partes. Un porcentaje inferior del 4% se denomina teratozoospermia.
6. Vitalidad: La vitalidad espermática se estima mediante la evaluación de la integridad de la membrana de las células. Se considera normal una muestra que presente un número superior al 58% de los espermatozoides, de lo contrario, estaríamos hablando de una necrozoospermia.
Además, también se evalúa la presencia de leucocitos o células epiteliales en el eyaculado. La presencia de un número mayor de 1×106/ml de leucocitos en sangre, denominado leucocitospermia, puede estar asociada a defectos del semen, como a una reducción en el volumen del eyaculado y en la concentración y movilidad de los espermatozoides. Como norma general, un eyaculado normal debe contener menos de 5 millones de células redondas por mililitro y el número de leucocitos no debe exceder de un millón por litro.
Si tienes mas dudas al respecto de un seminograma o quieres hacer alguna consulta sobre nuestros tratamientos de reproducción asistida no dudes en concertar una cita online con nosotros. La primera visita es gratuita.